序論
頚椎病変を引き起こす関連の疾患は臨床でよく見られ、例えばめまい、手のしびれ、頚部の運動痛、不眠、多汗、耳鳴り、目のかすみ、背中の冷え、動悸、息苦しさ、喉の異物感や締め付け感、頚部の不快感や痛みなどの症状で、総称して頚原性症候群とよばれます。
頸部の解剖構造は複雑で、頚部は3つの運動軸があり、例えば前後屈、回旋、側屈などで、頚部の運動方向は多く、複雑で、最も多く引き起こされるのは労作性損傷の病変です。更に常に長時間下を向いて作業をする動作、例えばネットサーフィンやクロスステッチなどで頚部の筋肉や靭帯の疲労蓄積型の労作性損傷を引き起こします。
近年、医学界は頚部の認識に対しておおよそ2つの学説があり、軟派と硬派に分けられます。
軟派学説の機序:長期の下を向いた作業及びその他の原因により、頚部に関する筋肉や靭帯、筋膜が緊張状態となり、長期間になると労作性損傷となり、滅菌性炎症反応が産生され、水腫が出現します。代謝産物であるイノシンや乳酸等が直接近隣の神経、血管を刺激して、その結果めまいや手のしびれなどの症状が起こり、その一方で局部組織の無菌性炎症を刺激して、近隣の軟部組織が痙攣し、局所の虚血、酸欠を引き起こし、局所に隣接する組織、筋膜に癒着が起こり、神経や血管を圧迫し、従って相応の症状が発生するのです。
軟派学説は全ての症状の発生は、包括的に骨関節の転移、ずれにより軟部組織の力学的平衡が失調し、一部の筋肉、軟部組織が異常な痙攣により引張り応力が起こると考えています。参与する筋群の中で労作性損傷している筋肉、軟部組織を治療すれば、筋肉、軟部組織は回復し異常な痙攣や引張り応力が無くなり、骨関節のずれも自動的に戻り正常となるという考え方です。
硬派学説の機序:日常の飲食不摂生により、カルシウム摂取が不足、或いはその他の疾患の原因により、大量のカルシウム流失や老化を引き起こし、筋力が減弱し、一部の筋肉付着部位にカルシウムが堆積し(専門的には骨質増殖という)、それにより付着する筋肉のトルクが強くなり、関節の不安定性を補強します。すなわち相当な量が骨質増殖となり、局部組織の滅菌性炎症反応を引き起こし、その代謝産物が周囲の神経、血管を刺激し、相応の症状が発生します。その一方で、増殖、硬化、カルシウム化、骨化の骨質は直接刺激、或いは周囲の神経、血管を圧迫し相応の症状を呈します。或いは人体がある方向へ運動した時に、増殖した骨が局部に隣接する組織を刺激して疼痛を引き起こします。人体は疼痛を避けるために痛みが生じない異常な姿勢の保持を迫られ、長期にわたる異常な姿勢で病状は更に増悪します。軟部組織の労作性損傷は異常姿勢を迫られ発生するメカニズムです。
硬派学説の主な認識は疼痛、或いは労作性損傷の原因は骨関節の転移、又は骨のずれにより骨付着部の筋肉に痙攣、労作性損傷が出現し、異常な骨性構造を刺入点とし、相応の手技又は牽引などで骨性構造を矯正すると、元々の状態に回復し、正常な状態となります。則ち、付着部の筋肉等の組織も矯正できれば回復状態となる、という考え方です。
以上2つの学説が相互に浸透し、軟部組織損傷が一定のレベルに達すると、身体中のカルシウムが集まり、軟部組織の強度を補強し、月日がたつうちに筋肉や靭帯のカルシウム化、増殖、骨化を形成します。人体は老化により骨質中のカルシウムが欠乏し、かつ骨関節の間で長期の摩擦及び骨破壊は修復過程中の異常増殖を引き起こし、増殖は周囲の軟部組織を刺激して炎症滲出反応を産生し、軟部組織病変は増悪します。通常、軟部組織の労作性損傷と骨の摩擦はほぼ同時に存在し、単一のものとして区分できません。この他、軟部組織損傷時に筋力は減弱します。軟部組織自体は筋腱付着部で筋膜の増殖を通じて筋腱を包み、或いは高い負荷のかかる線維部分で、その抵抗力又はそれ自体の収縮力が増加します。例えば損傷した筋肉や軟部組織が長期に渡り矯正されなかった場合です。その増殖した筋膜は絶え間なく損傷を受けた部位を補強し、結節を形成し、かつ増大していき、筋肉や軟部組織の活動範囲を制限し、運動時に引っ張られることで疼痛が生じるのです。
生体は長期にわたる不良姿勢や準備がない急な動作により骨関節の転移やずれが生じます。このような異常な骨性構造は関連する筋肉、軟部組織の痙攣、労作性損傷を引き起こし、滅菌性炎症を産生し、代謝産物が周囲の侵害受容器を刺激し疼痛を引き起こします。人体はこのレベルに基づき、相応する痛みのない、或いは痛みが少ない姿勢をとらざるを得なくなり、病態の中で力学的平衡を維持しようとします。治療において骨の転移、或いは軟部組織の労作性損傷に関わらず、全て治癒で目的を達成できるのは、ただ視点が異なっているだけだからです。
この2つの病因を熟慮した上で、治療計画を選択すれば、一方に気を取られて他方がおろそかになるということにはなりません。全面的に分析を加えてこそ、正確な治療計画が作成できるのです。
頚椎病の診断
頚椎病の診断は主にX線検査と触診により行われます。CT及びMRIは脊髄内腫瘍や脊髄圧迫性頚椎症などの脊柱管内病変の診断において重要な役割を果たします。臨床的には、ほとんどの頚椎症を診断するにはX線が最も経済的で直接的な方法だと考えています。頚椎の骨組織、頚椎と棘突起の偏位の程度、椎間孔の構造を解析することができます。
まず、頚椎の生理的弯曲を見ていきましょう。頚椎側面(中間位)X線写真では頚椎の生理的前弯が見られ、前弯弧の弧距離は(12+5)mmであり、22mmを超えると生理的弯曲の前弯増大を意味します。7mm未満だと、頚椎の生理的弯曲(前弯)が少ないことを意味しています。頚椎の生理的弯曲に基づくと、頚椎椎体の骨性部分は弓を成し、後頚部の軟部組織が弦となり、弓弦理論から頚椎の応力集中部位を分析し、まさにここがよく見られる労作性損傷部位です。
頸椎の前弯が22mmを超える場合、臨床的にはこれを生理的前弯の増大と呼びます。この時、弓弦理論の分析と照らし合わせると、弓のカーブが大きくなると弦と弦の間の距離が短くなり、臨床では、頚椎後部の軟部組織の痙攣として表現されます。この時、臨床的には項靭帯の痙攣が主な原因であり、カルシウム化している部位が多く見られます。カルシウム化の部位の多くは頚椎の最大前屈位に相当する項靭帯の所で、通常は中部頚椎後方にあり、この時応力を受ける部位は弓の頂点と弦の中央に位置し、上下の弓弦の接続点です。臨床実践に照らし合わせると、項靭帯のカルシウム化した部位は、項靭帯の起始部である外後頭隆起と外後頭隆起の付着部位、C6、C7の棘突起部位です。頚椎の生理的前弯で、頚椎の弧の距離が7mm未満の場合、臨床的には頚椎強直と呼ばれますが、弓弦理論の分析と組み合わせると、この時の弓のカーブが減少し、弦の距離が必然的に増加します。 つまり頚椎後部の軟部組織が引き延ばされて緊張した状態になっているのです。この時、力のかかる部位は上下の弓弦の接続部にあり、臨床現場では項靭帯の停止部、外後頭隆起、外後頭稜、C6、C7の棘突起です。生理的前弯が消失して病理的に後弯になる場合、臨床的には反弓カーブの出現と呼ばれ、弓の方向が変わります。則ち弦の位置も変わります。弓弦理論の分析に基づくと、この時の弦は頚椎両側の筋肉、軟部組織です。応力負荷部位は、両側の頚椎の筋肉と弓の接続部位にあり、臨床分析で、応力負荷部位はC1の横突起とC7の横突起に付着する軟部組織ということが分かりました。
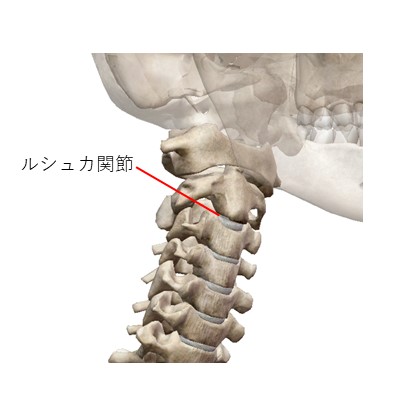
頚椎の正面位X線写真を分析します(著者は多くを正面位でX線撮影する、こうすると環軸椎の状況がはっきり見える)。まず頚椎が中央にあるかどうかを確認します。例えば偏位(頚椎の側弯)があれば、弓弦理論に基づき応力負荷が集中する部位(弓の頂点、弓弦の接する部位)を緩めます。次に棘突起の頂点が正中線のどちら側にあるか確認します。棘突起の頂点が右に偏位している場合は、右側の半棘筋、多裂筋、又は回旋筋の筋痙攣を示しています。この状態で棘突起の頂点付近に明るい箇所があるかどうか確認し、明るい光輪があれば棘突起の筋膜にカルシウムの沈着があることを示唆し、労作性損傷の存在を意味してこの部位を治療点として確定します。最後に環軸間隙と環軸歯間隙にも注目します。両側に非対称性がある場合は、環軸椎の位置に偏位が発生していることを示しています。臨床では往々にして付着する筋肉などの軟部組織が痙攣して引張り応力が発生するため、構造に変化が生じ、この時容易に椎骨動脈を圧迫しめまいを発生させます。この時、C2の椎間関節の部位がX線画像で明るく見えるのはカルシウムが沈着しているからです。この部位の多くは大後頭直筋、下頭斜筋とルシュカ関節で摩擦が起こり労作性損傷を引き起こし筋力低下します。生体はこの強度を補強するために損傷部位上にカルシウムを集め堆積させます。この部位は臨床では応力を受ける労作性損傷部位であり、超微針刀で頭痛やめまいを治療する重要な治療部位なのです。
頸椎を左右の前斜位で撮影した場合は、椎間孔間隙の大きさを見ることで頚椎に増殖や偏位があるか判断できます。椎間孔が小さくなり変形している場合は、そこにある上下の椎体がずれているか、椎体の後縁が増殖していることを示しています。この病理変化により相応の神経根が圧迫されるとともに、椎体の偏位により横突孔を通る椎骨動脈が捻れ、血流障害を引き起こします。増殖した骨組織(類骨増殖)は、無菌性炎症により神経根や隣接する椎骨動脈を刺激することもあり、神経刺激や血管の痙攣を発生させ、めまいや手のしびれなどの症状を引き起こします。その一方で、椎体のズレはレントゲン側面像写真でも確認できます。他の椎体が正常であるにも関わらず、椎体の後端または棘突起線上に両側像が現れる場合、両側像のある椎体が偏位または不整列になっていることを示し、その結果臨床症状を引き起こします。この時、力の負荷部位は変形した椎間孔の上下の椎骨周囲に多く存在し、横突起とルシュカ関節が主な力を受け、テコ理論から解析します。人体はバランスを保つために、棘突起に付着する筋肉が横突起とルシュカ関節の負荷に対抗するために痙攣を引き起こします。通常、対応する棘突起の隣の治療点を超微針刀で緩めると、局面を打開する効果があります。棘突起付近を緩めることでこの部位の引張り応力だけでなく深層の引張り応力に変化が生じ、その結果、頚椎症状が軽快します。
臨床表現
頚原性症候群の症状は非常に多いです。例えば椎骨動脈が圧迫され血流障害が起こると、めまい、悪心、嘔吐、耳鳴りなどの症状を呈します。大小後頭神経が圧迫されると頭痛、頭皮の締め付け感などの症状を呈します。神経根が圧迫されると、後頚部痛、背部痛、手のしびれなどの症状を呈します。その他に例えば踵の痛みや母指の腱鞘炎なども頚椎の労作性損傷が引き起こします。
例えば頚部筋の労作性損傷による骨質増殖が大きすぎる時、人体は受動的に増殖部位を曲げると痛みを生じ、無理な姿勢を強いられます。例えば前斜角筋に水腫がある時、重度に腕神経叢や血管が圧迫されると、患者は往々にしてヨーロッパの投降姿勢、つまり手を高く挙げるか頭を抱える姿勢をとります。この時疼痛が軽快することがあります。中高年の場合で頚椎の椎体後縁の増殖が重度な時、患者は前かがみ姿勢を余儀なくされます。
治療部位
頚原性症候群の治療部位は弓弦理論、テコ理論に基づき選択します。多くの状況を組み合わせてレントゲン写真を分析しますが、徒手による触診も必要です。我々が疼痛性結節に触れた時、まさにそれが治療部位です。以上をまとめると、弓弦が接続する部位、項靭帯の起始停止部は通常の場合で治療部位となります。つまり外後頭隆起と外後頭稜の疼痛性結節、C6、C7棘突起の両側にある疼痛性結節です。
1.めまいの治療部位
めまいの多くは上位頚椎により引き起こされ、特に第1頚椎横突起と第2頚椎ルシュカ関節の部位に結節を触れることができます。第2頚椎ルシュカ関節の結節は大小後頭直筋とルシュカ関節上方との間の摩擦により筋膜の癒着が造成され引き起こされます。大小後頭直筋が損傷後、筋肉が痙攣し、その下方を走行する椎骨動脈が圧迫され、めまいが起こるのです。この部位を著者はめまいの治療部位としています。例えばレントゲンの前斜位撮影で頚椎椎間孔の変形、狭小化の時、相応の上下椎体の棘突起傍を触診し、有痛性結節があればそこが超微針刀の治療部位となります。下項線もまた頚椎の筋肉、及び筋膜がよく付着する部位です。頚椎の筋肉が労作性損傷する時、その付着部もまた筋膜結節が出現し、この結節を緩めるには、超微針刀療法で頚原性めまいの通常治療部位を治療します。
2.しびれの治療部位
前斜位撮影の写真が示すこと:第2、3頚椎椎間孔の変形、狭小化の時、患者は背部痛やしびれを訴え、治療部位は第2,3頚椎棘突起傍の疼痛性結節を選びます。第3,4頚椎の椎間孔が変形、狭小化する時、患者は頚部痛、肩痛にしびれを伴い、治療部位は第3,4頚椎の同側棘突起傍の結節点を選びます。第4,5頚椎椎間孔の変形、狭小化する時、患者は頚部痛、肩痛、肘関節下方10cmより上側の腕の痛みが出現します。治療部位は第4,5頚椎棘突起傍の疼痛性結節を選択します。第5,6頚椎椎間孔の変形、狭小化する時、患者は頚部痛、上肢と手の疼痛、母指と示指、中指のしびれを訴えます。治療部位は第5,6頚椎棘突起傍の疼痛性結節部位を選びます。第6,7頚椎椎間孔の変形、狭小化する時、患者は頚部痛、上肢と手の疼痛に環指(薬指)、中指、小指のしびれを伴います。治療部位は第6,7頚椎棘突起傍の疼痛性結節点を選びます。
第1頚椎横突起と第7頚椎横突起は頚椎の生理的弯曲が無い、或いは反張する時、弓弦理論に基づき選ばれる治療部位です。臨床では上記の状況以外で第1頚椎横突起は頚椎の生理的弯曲が反張していなくても選択される時があります。患者が顔面痛、顔面のしびれ、三叉神経痛、顔面麻痺、下顎関節炎、耳鳴り、歯痛の時、第1頚椎横突起尖の上頭斜筋、下頭斜筋の付着部を緩めると、てきめんな効果があります。第7頚椎横突起には脊柱起立筋、僧帽筋、肩甲挙筋、前斜角筋、棘上筋などの筋肉がここを通り、準備のない動作をする時や物理的負荷が強すぎる時、筋肉と筋肉の間で摩擦が発生して、筋膜間で容易に炎症反応が産生し癒着が起こり、筋膜結節を形成します。従って第7頚椎横突起は頚椎の生理的弯曲が反張している時選ぶ以外は、手のしびれ、肩背痛、頚の回旋が妨げられた時、上肢を無理に持ち上げた時いずれも治療点となります。
3.頭痛の治療部位
頭痛の多くは大・小後頭神経が圧迫されることで引き起こされ、椎骨動脈の血流障害によって引き起こされます。椎骨動脈圧迫の治療部位はこれまでに述べていますので、これからは主に大・小後頭神経圧迫症について説明します。
大後頭神経は第2頚神経後枝の分枝で、多くは硬い腱膜孔を通過する時に圧迫を受けます。その走行は第1,2頚椎の間を通過しすぐ隣り合う環軸関節の後外側の脊柱管に出て、頭半棘筋停止部に至り、順序通りに頭半棘筋と僧帽筋腱孔を通り皮下に至ります。上項線から頭頂部の間の皮膚に分布し、大・小後頭神経の支配区域内は網状を呈し、相互に交通枝があり、疼痛は相互に伝導します。環椎後頭関節及び付着部の筋肉や筋膜が病変を起こすと、容易に刺激され、大・小後頭神経を圧迫し症状が出現します。このように、この治療部位は環椎後頭部の筋膜中点、即ち下項線の中点から1.5cm外側の部位が疼痛性結節点です。
まとめ
1.めまいの治療部位
・C1横突起
・C2ルシュカ関節
・頚椎各棘突起傍の有痛性結節点(圧痛部位)
・下項線
2.しびれの治療部位
| 損傷部位 | 症状 |
| C2,3椎間孔 | 背部痛、しびれ |
| C3,4椎間孔 | 頚部痛、肩痛+しびれ |
| C4,5椎間孔 | 頚部痛、肩痛、上腕と前腕近位部の痛み |
| C5,6椎間孔 | 頚部痛、上肢と手の痛み、母指~中指のしびれ |
| C6,7椎間孔 | 頚部痛、上肢と手の痛み+中指~小指のしびれ |
本文中の内容を上記表にまとめました。症状から推測して疑わしい損傷部位棘突起付近の軟部組織を触診して圧痛点があれば、その部位が治療部位となります。
頚椎の前弯が消失、又は後弯→C1,C7横突起が治療部位
その他C1横突起の治療が効果的なケース
顔面痛、顔面のしびれ、三叉神経痛、顔面麻痺、下顎関節炎、耳鳴り、歯痛
その他C7横突起の治療が効果的なケース
手のしびれ、肩背痛、頚の回旋障害、無理に物を持ち上げて損傷した時
3.頭痛の治療部位
下項線の中点から1.5cm外側
画像で見る治療部位

図で分かるように、骨模型を見ると第1頚椎横突起は乳様突起下端前方の陥凹部の奥にあります。穴でいうと「翳風」にあたります。
浅野先生が書いた「中国鍼入門」の中でめまい、難聴、耳鳴りの治療部位で翳風とありますが、なぜこの部位がこれらの問題に効果があるのかよく理解できたのではないでしょうか。
下項線への刺鍼は図にあるように、後頭骨を擦るように鍼を入れていくことが重要になります。外後頭稜から頚椎へ向かって急斜面になっているので、外後頭隆起、外後頭稜を触知した後、この斜面をイメージしながら鍼を入れることが重要になります。かなり軟部組織が硬い場合は直径0.3mm以上の鍼でないと入りません。
鍼の長さは50mm~60mmが適当な場合が多いです。

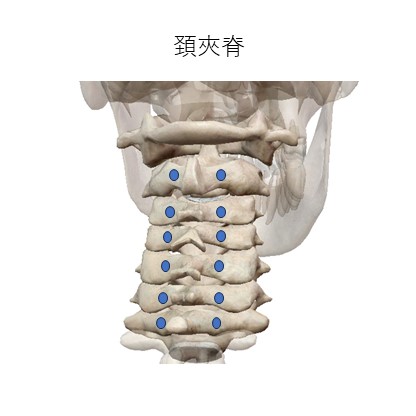
本文中に出てきた頚椎棘突起傍の有痛性結節点は、つまり図のような夾脊穴をイメージして刺鍼します。ただし、棘突起のすぐ外側なのか、横突起よりの方が状態が悪いのか、触診で分かる場合もあるので必ず触診で確認してから施術するようにすると精度の高い治療になるかと思います。やはりここでも骨に当てることがポイントになります。
ルシュカ関節とは図の位置に存在します。この部位は前方に下顎骨があり、鍼で狙うとしたら側方からですが、椎骨動脈を傷つける恐れがあるため、リスクを冒してまで狙う必要はないと考えています。

第7頚椎横突起への刺鍼です。第7頚椎横突起を骨模型で真後ろから見ると第6頚椎棘突起尖と同じくらいの高さにあります。この辺は個人差もありますが、第6頚椎棘突起のレベルの外側を指標にすると良いと思います。
図では写真で見やすくするため外側から刺鍼するようにしてありますが、棘突起の外側5mmピッチで鍼を入れていくと急に深くなる箇所の手前が横突起であると推定できます。横突起に到達するまでに椎弓に当てた鍼の深さを基準にして、骨に当たらない鍼はすぐに抜鍼するようにします。このようにすれば、気胸のリスクを回避して横突起に刺鍼することが可能となります。
参考文献:胡超伟,超微针刀疗法,湖北科学技术出版社:2014.p64-72
